Avant de retrouver prochainement le compte-rendu écrit et filmé des rencontres publiques organisées le 30 novembre dernier par nos élus autour des thèmes sanitaires et médicosociaux de nos territoires, dont je vous parlais ici, et parce que, tout compte fait, cela aura à peine été évoqué et pas du tout solutionné, me voici dans ces humeurs à vous proposer les deux pancartes que j’ai brandies dans le brouhaha ambiant de la bienséance de projets humanistes par télémédecine interposée de cette journée.
 Ma première pancarte émane d’une étude récente dans laquelle l’ordre des médecins met en perspective les aspirations professionnelles des jeunes médecins et la contradiction cruelle des faits.
Ma première pancarte émane d’une étude récente dans laquelle l’ordre des médecins met en perspective les aspirations professionnelles des jeunes médecins et la contradiction cruelle des faits.
Plus de 15 000 médecins ont en effet répondu au sondage de l’ordre des médecins : 16% d’internes, 13,5% de médecins remplaçants et 70,5% de médecins installés. 60% de ces répondants seraient dans la spécialité de médecine générale.
Quand on sait que le nombre actuel d’internes en France est d’environ 25 000, répartis pour 40% dans des postes d’internes de médecine générale (IMG), les 2443 internes répondants à ce sondage en représentent donc à peu près le dixième. Leur avis est donc à prendre très, très au sérieux.
Pour voir la synthèse de cette étude, cliquez sur cette belle prairie encore fleurie. Pour en lire l’intégralité, cliquez sur le fichier pdf..


Si l’ordre des médecins est une institution peu recommandable en ce moment, l’étude qu’il a produite ici l’est fortement et devrait être lue avec beaucoup d’intérêt par tous ceux qui administrent nos territoires pour qu’ils comprennent que les enjeux d’installation des médecins ne sont pas uniquement affaire de désir ou de volonté, comme le suggérait le grand témoin de la journée de ces 3° Rencontres Économiques Territoriales en Haute Lande Armagnac. Dans le détail alarmant de ses chiffres, l’étude devrait servir de point de départ à la réflexion autour de la désertification annoncée de nos campagnes.
Faisons quelques calculs tout simples (accrochez-vous quand même, les chiffres sont nombreux).
On y lit que sur les 2443 internes sondés, une fois passée leur thèse et toute spécialité médicale confondue, 1759 d’entre eux préfèreraient travailler sur le terrain en mode libéral (1107 internes) ou en mode mixte (652 internes). Si, comme le dit le sondage, 60% des répondants s’orientent vers la médecine générale, ils seraient donc 1055 environ à rêver de travailler en cabinet de médecine générale, 1055 internes de 1ère, de 2ème et/ou de 3ème année d’internat de médecine générale. Le tiers d’entre eux, 35O à peu près, seraient donc en dernière année d’internat et seraient susceptible de s’installer dans les deux ou trois années suivantes dans un cabinet de médecine générale.
Le nombre d’internes de ce sondage étant à peu près le dixième de la représentation nationale, l’hypothèse de 3500 internes formés à la médecine générale qui envisageraient chaque année de faire ce que je pratique depuis 27 ans déjà est donc plausible. C’est sans doute pour cette raison que chaque année, c’est à peu près ce nombre là que l’on retrouve en postes à pourvoir d’internes de médecine générale : par exemple 3213 postes d’internes de médecine générale ont été ouvert cette année 2019.
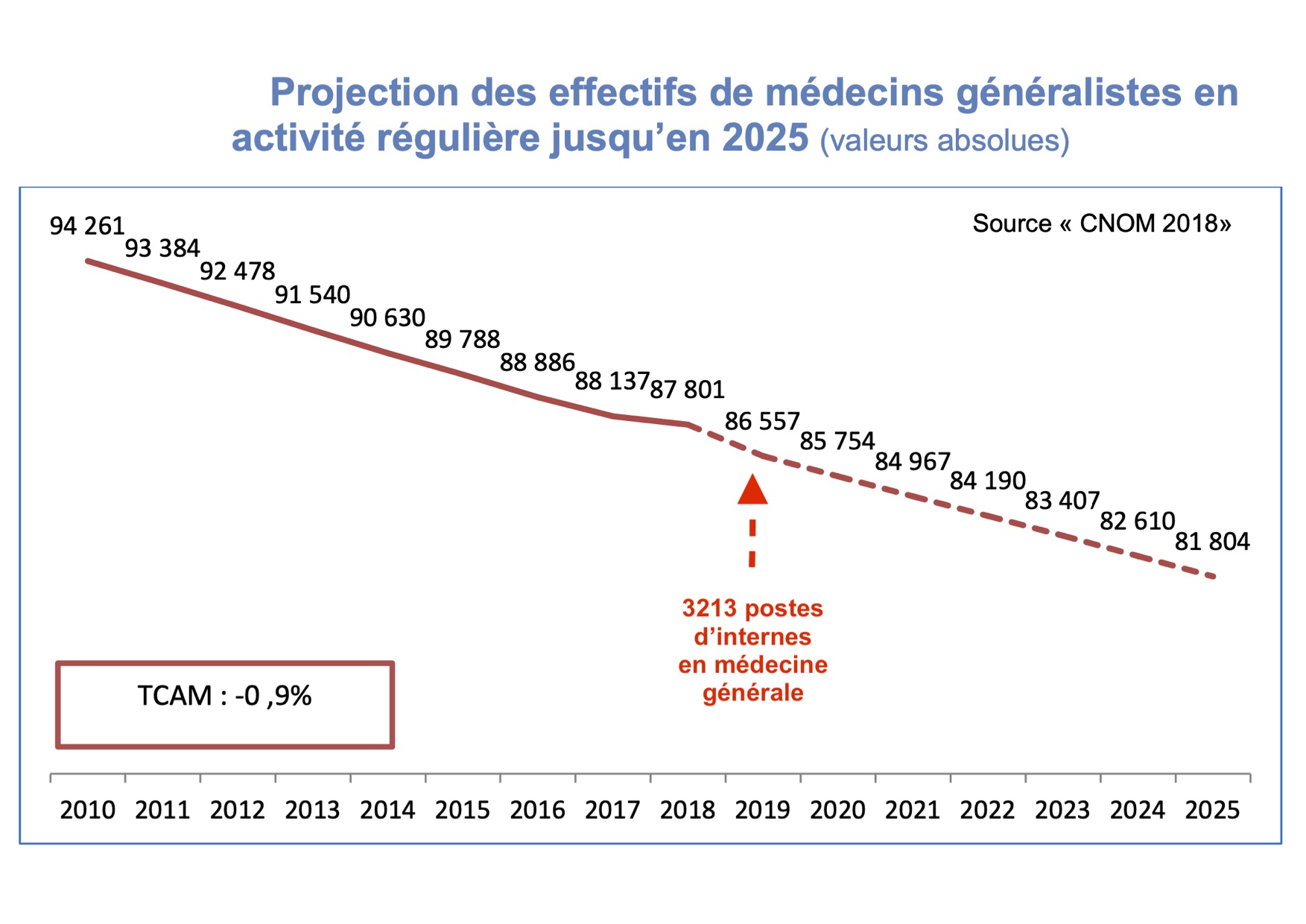
Rapporté à la moyenne des 800 départs à la retraite par an de médecins généralistes (1244 prévus en 2019, 803 en 2020, 787 en 2021 – cf figure ci dessous extraite de l’atlas démographique 2018 de l’ordre des médecins), le nombre de jeunes médecins généraliste fraichement sortis de nos facs de médecine devrait donc couvrir largement le départ en retraite de leurs ainés.
Notez que mes chiffres sont optimistes parce que basés sur l’idée que 60% de ces internes interrogés seraient en formation de médecine générale, ce qui n’est pas certain. SI on se fie à la distribution officielle des postes d’internes de médecine générale, il ne faudrait en retenir que 40% (38,6% même en 2019). Le nombre des internes de médecine générale tomberait à 2340, ce qui ne serait pas encore trop mal (1759 x 0,4 : 3 x 10).
Voila de quoi se rassurer, non ? Et penser qu’il y a effectivement assez d’étudiants en médecine générale pour ce pays, non ?
Et ben pas vraiment, dites donc! Du rêve à la réalité, des aspirations aux choix de vie, des intentions aux passages à l’acte, on tombe brutalement des nues, en chute libre et sans parachute !
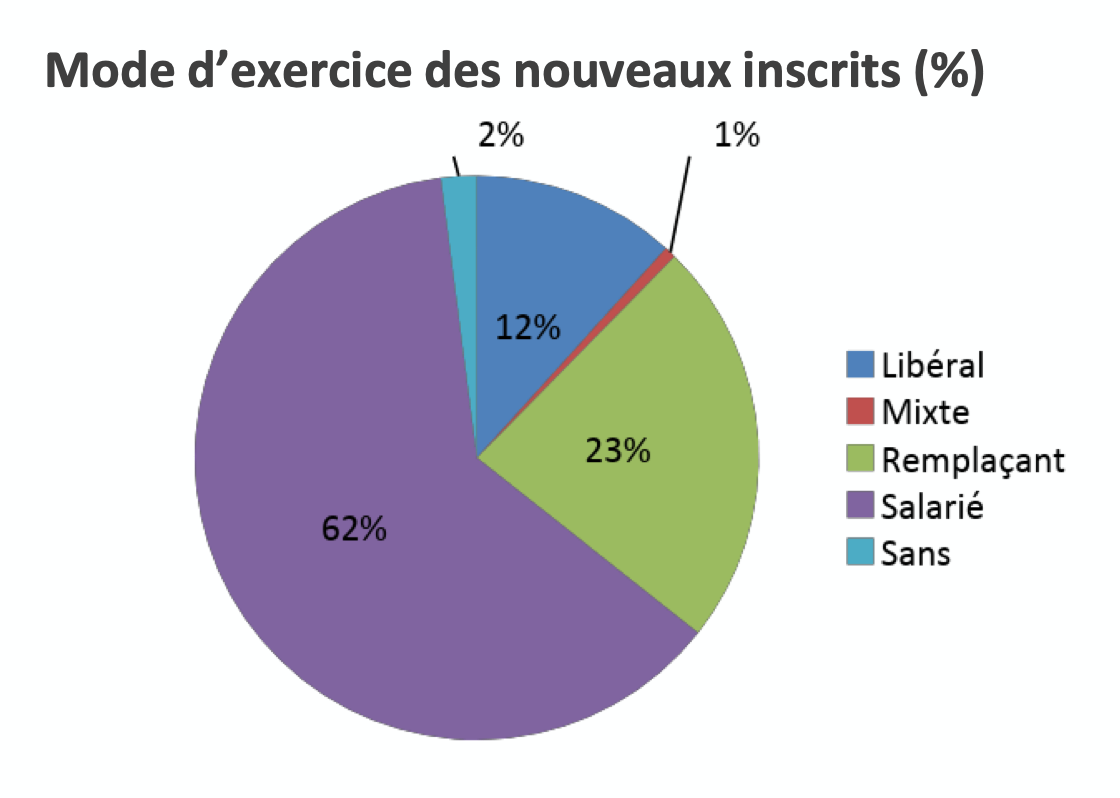
L’étude ordinale nous rappelle en effet d’autres chiffres crus : parmi tous les modes d’exercice des nouveaux inscrits, l’ordre ne relève finalement que 13% d’installation en cabinet dont 12% en libéral et 1% en activité mixte.
Rapporté à nos 2443 internes interviewés qui étaient pleins d’idéaux, seuls 317 oseraient vraiment se jeter dans une installation en cabinet. Dans l’hypothèse que 40% d’entre eux sont en poste de médecine générale, cela ne ferait même plus que 127 jeunes susceptibles de s’installer, soit un peu plus d’une quarantaine par année d’internat, autrement dit encore, en extrapolant à l’échelle du pays, un peu plus de 420 jeunes médecins formés à la médecine générale seulement à entrer sur le marché du travail libéral en cabinet de ville ou en maison de santé (127 : 3 x 10) !
Face à l’hémorragies des 800 départs à la retraite par an de médecins généralistes, l’insuffisance de ces 420 installations-là confirme bien la désertification, que dis-je, la catastrophe annoncée depuis des années : quand deux médecins partiront, un seul s’installera. Au regard des patientèles qui, elles, restent, c’est encore plus dramatique : quand un seul médecin s’installera, deux patientèles lui tomberont dessus. Voilà une arythmétique décourageante qui ne peut qu’aggraver la situation.
Mais qu’est-ce donc qui détournent autant nos internes d’une installation en cabinets de ville alors qu’ils disaient en rêver pendant leurs études ?
Des éléments de réponses sont dans le sondage.
Revoyons la copie. Si seulement 19% aspirent à rester dans le salariat dés lors qu’ils ont leur diplôme de docteur en médecine, dans les faits, ils sont 62% à y rester.
Et si 27% envisagent une activité mixte, c’est-à-dire une partie en activité libérale et une partie en activité salariale, dans les faits ils ne sont plus que 1% à choisir cette mixité.
Pour que le désir, celui de travailler en cabinet, cède le pas à cette réalité de l’exercice salarié (on imagine, en hôpital, en clinique, dans un service de médecine du travail, de sécu, un centre de santé, une PMI, etc), il faut donc se rendre à l’évidence que l’attractivité du salariat est bien supérieure à celle de l’exercice libéral : son confort (salaire fixe prévisible), sa souplesse (horaires programmés), sa sécurité (congés, maladie, grossesse), sa valorisation (tarif horaire salarial supérieur ou égal au tarif horaire libéral) y sont sans doute pour quelque chose.
C’est d’autant plus compréhensible quand on se rappelle qu’une activité libérale médicale, c’est comme n’importe qu’elle autre activité artisanale. Derrière une apparente autonomie (être son propre employeur, être maître de son temps, choisir sa manière de travailler), se cachent des contraintes que le salariat enlève : organiser sa sécurité sociale (payer ses propres charges obligatoires, URSSAF, caisses de retraites, assurances complémentaires, assurances de prévoyances d’accidents, de maladies, etc) et prévoir et budgetiser en permanences ses jours de repos, de formation, de grossesses, de vacances.
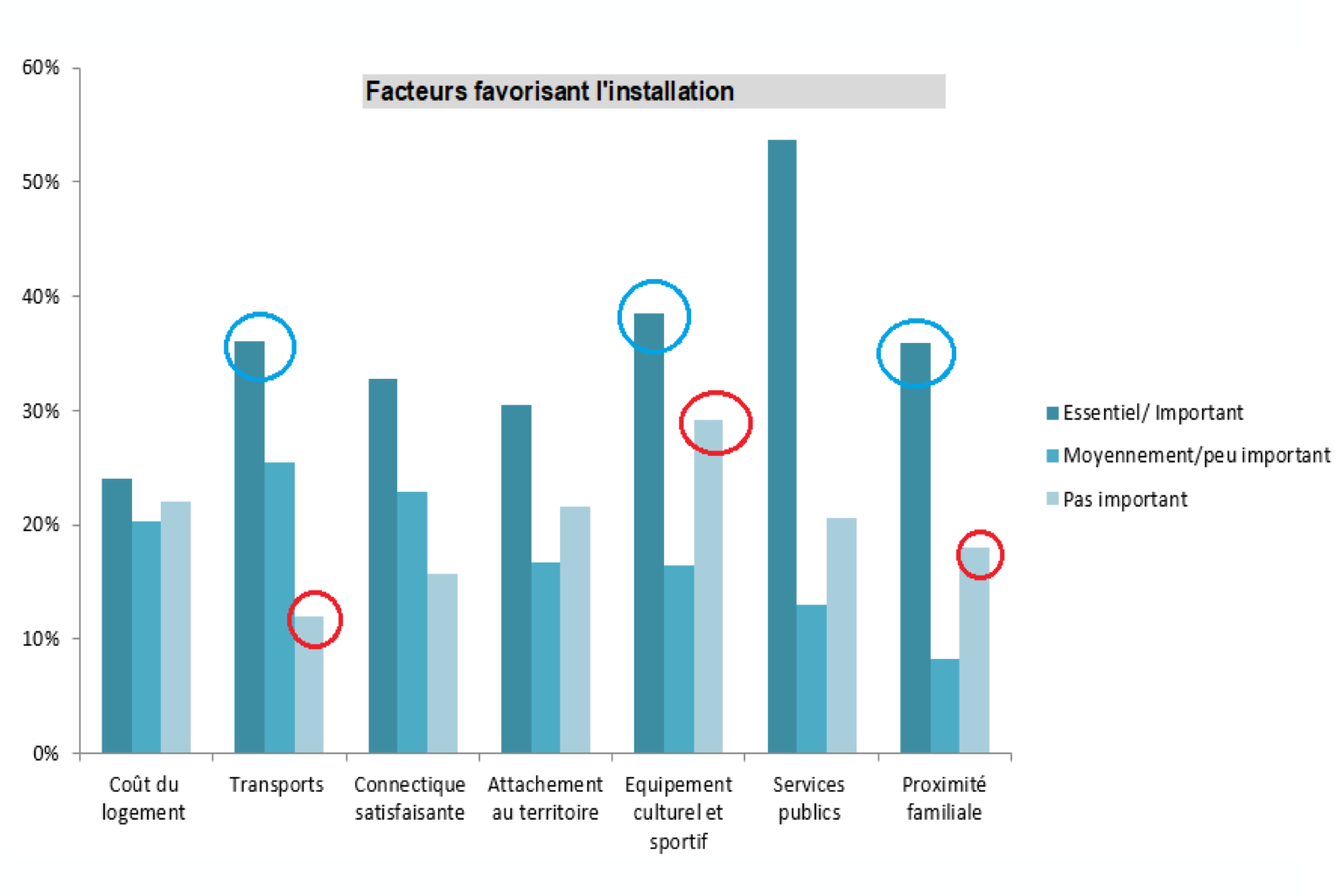
Ce sondage montre que, tout aussi importants que l’argent ou la crainte du risque économique du mode libéral, d’autres paramètres interviennent : l’attractivité d’un territoire, le rapprochement familial, la présence de services publics, de transports, d’équipements culturels, sportifs et la féminisation de la profession. Salariat et attractivité territoriale sont donc deux pistes sérieuses à suivre pour une pérennité de l’offre de soins dans nos campagnes.
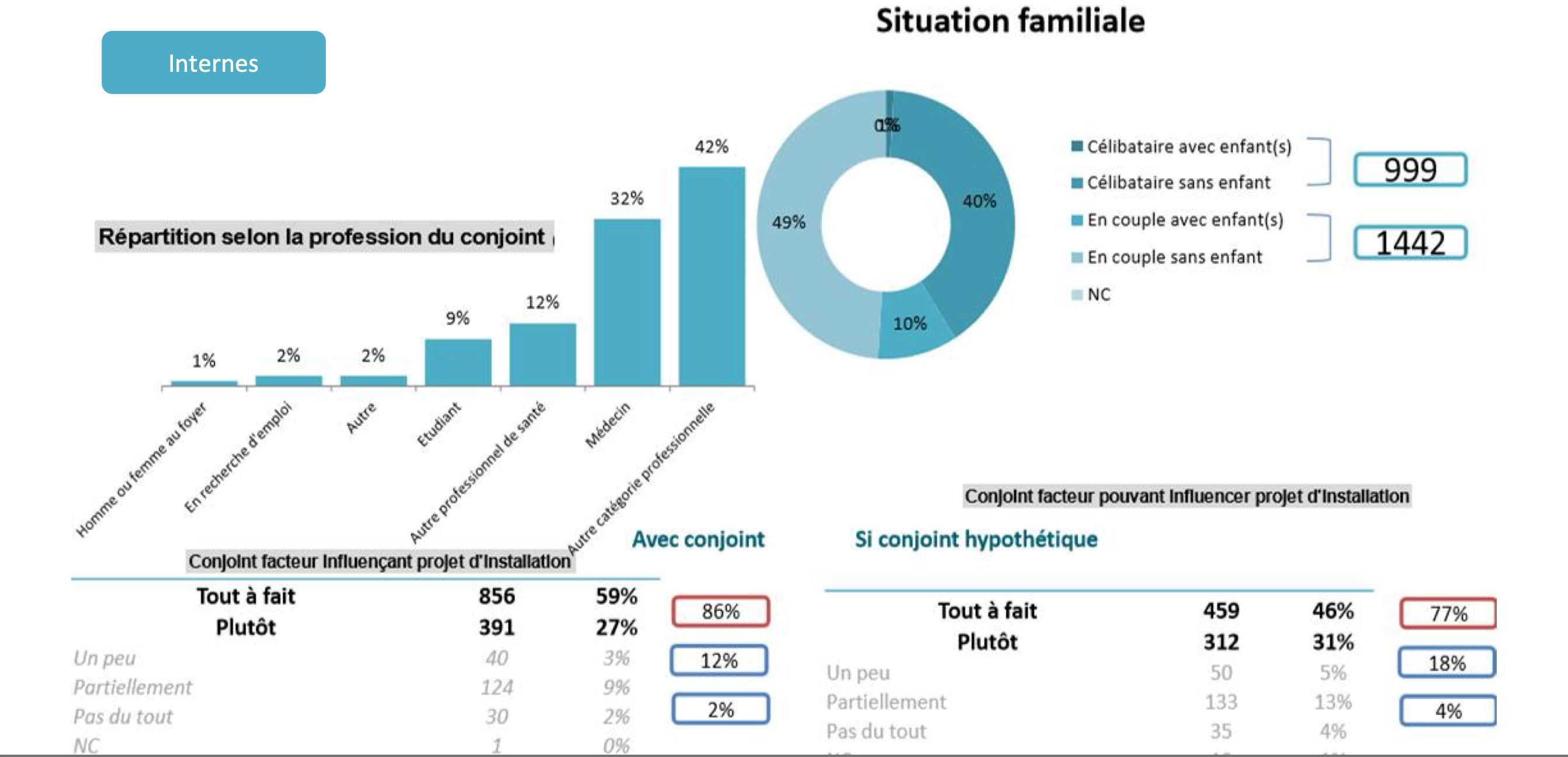
En clin d’oeil cynique à ce triste constat, un jeune médecin récemment installé sur le territoire et invité, comme moi, à cette journée de rencontres, a témoigné de sa probable impossibilité de poursuivre son activité in situ parce que sa femme ne pourrait exercer plus longtemps sa propre profession aussi loin de lui, sous-entendant qu’il allait la rejoindre, et donc quitter le territoire, à défaut de la voir trouver un emploi. Il faut dire qu’on a tendance à oublier facilement que nos « jeunes » internes et nos jeunes médecins sont d’abord des adultes, des couples, des parents.
Je regrette, et les organisateurs avec moi aussi j’en suis convaincu, que les Rencontres Économiques Territoriales en Haute Lande Armagnac du 30 novembre dernier n’aient pas lancé un débat sur ces enjeux environnementaux évidents et se soient laissées absorber par des bourdonnements sans intérêts prouvés (villages Alzheimer, tablettes numériques pour personnes isolées, recherches scientifiques de terrains, réseautage de prises en charges non primaires, télémédecine et autres plateformes d’appuis, etc). L’occasion était sans doute prématurée. Comptons donc sur de prochaines rencontres, plus ciblées, plus locales encore pour rouvrir la discussion et avancer vraiment.
Nous en sommes donc là : la prairie fleurie s’assèche et le désert gagne. Il risque donc de ne pas y avoir assez d’herbes à brouter pour tout le monde. J’ai donc brandi ma deuxième pancarte.

Reprenons l’atlas démographique 2018 de l’ordre des médecins dont je vous parlais au dessus : au 1er janvier 2018, le tableau de l’Ordre recensait 198 081 médecins inscrits en activité régulière dont 87 801 médecins généralistes (tout mode d’exercice confondu) dont 56% sont installés en cabinet, soit 49 169 médecins traitants de soins de premier recours. Ce n’est pas beaucoup ! Avec la projection d’une baisse continue, l’ordre nous annonce ne plus compter en 2025 que 81 804 médecins généralistes en activité régulière dont au mieux 45 000 médecins de terrain.
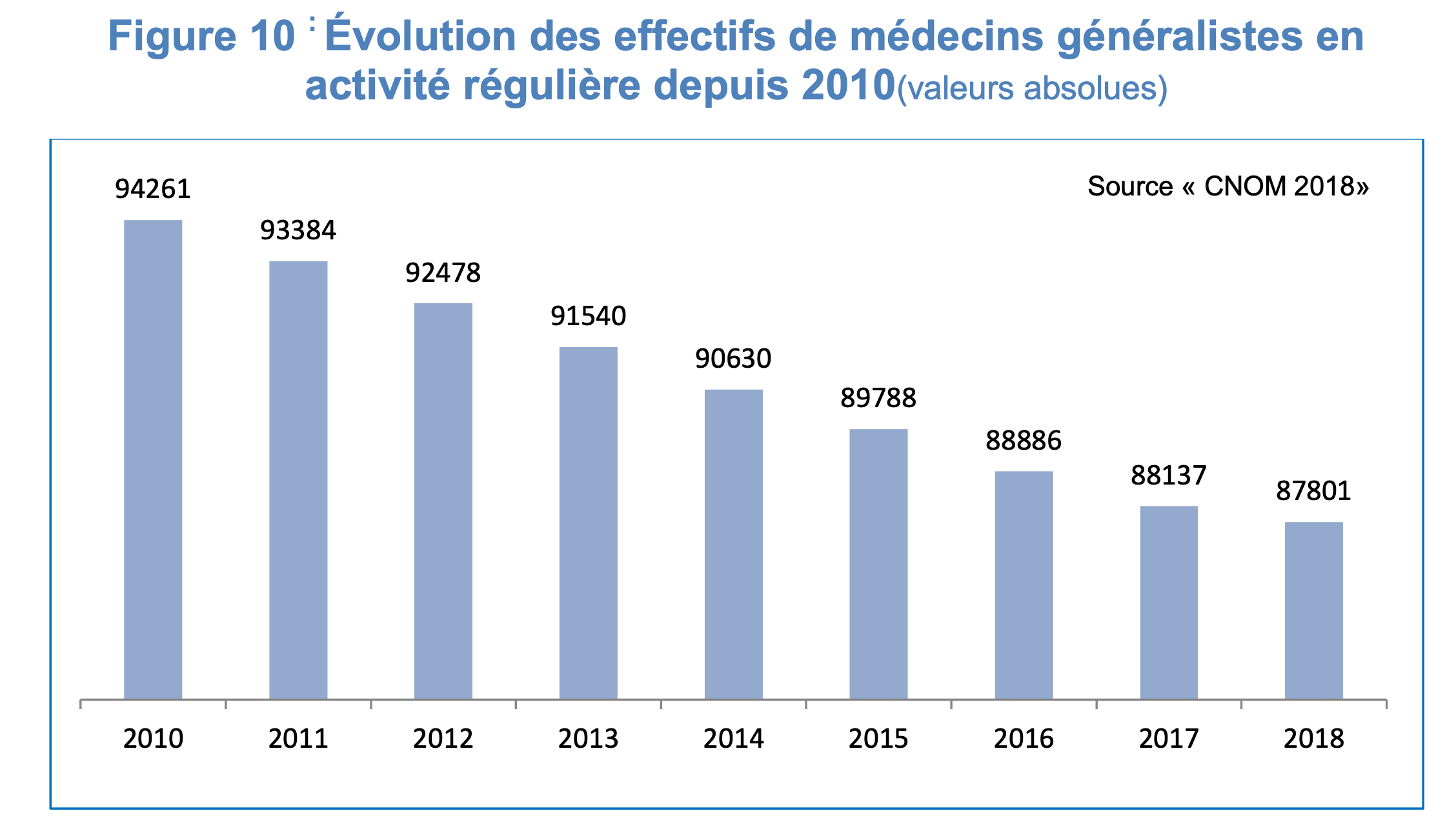
La revue Que Choisir, dans son numéro de novembre, s’en est inquiété et a réalisé elle aussi une étude auprès de tous ses correspondants locaux pour comprendre ce que veut dire au quotidien ce manque de médecins de premiers recours. Parce que la revue, à l’écoute de ses abonnés, a compris que pour les médecins généralistes de terrain qui survivraient à l’hémorragie dramatique de leurs ainés, cela allait être un enfer, l’enfer de l’afflux de plus en plus important des patients à la recherche d’un nouveau médecin. 2 770 généralistes ont donc été interrogés quant à leur intention ou non de recevoir encore de nouveaux patients. Les réponses sont inquiétantes. Cliquez sur cette terre asséchée pour prendre connaissance des résultats :

Les chiffre parlent d’eux-mêmes : parmi ces 2770 médecins de soins de premiers recours, représentant presque 20% de tous les médecins de soins de premiers recours en France, 44% en moyenne refusent de prendre de nouveaux patients en invoquant l’impossibilité d’absorber plus de travail; si à Paris ou sur la Côte Basque, ils ne sont que 20% à exprimer ce refus, ils sont quasi 80% en Charente et Tarn-et-Garonne et plus de 92 % dans la Sarthe ! Et dans les Landes, d’après vous, combien seront-ils ?
Derrière ces refus, se cache en réalité le problème de la prise en charge des patients qui seront hors des parcours de soins coordonnés voulus par le législateur. Rappelez vous que votre médecin a porté depuis ses 30 dernières années plein de drôle de noms : généraliste bien sur, omnipraticien souvent, médecin de famille toujours, médecin référent parfois et, depuis 8 ans, médecin traitant presque tout le temps s’il est choisi comme tel par ses patients.
Tous ces noms couvrent un statut administratif qui implique, au fur et à mesure de leur invention, des contraintes de plus en plus fortes pour les gens.
Ainsi maintenant, pour un usager de soins, choisir un médecin traitant est une obligation pour être remboursé correctement de tous ses soins (consultations, examens complémentaires, médicaments). Sans cet « abonnement » imposé par la loi, il ne sera remboursé qu’à 50% et non à 100% (70% par sa caisse et 30% par sa complémentaire).
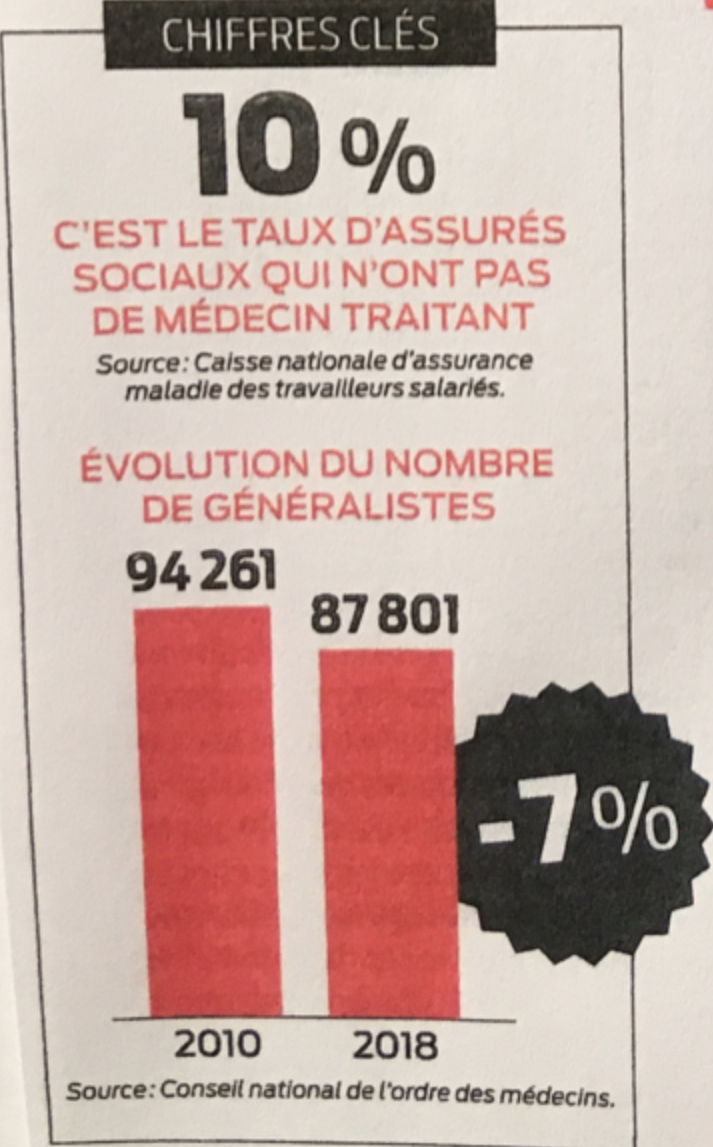
La diminution du nombre de médecins généralistes entraine de fait pour les patients un accès de plus en plus difficile et leur fait courir le risque de ne pas respecter ce parcours obligatoire des soins coordonnés. Ainsi, aux 7% de diminution de médecins généralistes en activité ces 10 dernières années correspondent maintenant 10% d’errance de patients sans médecin traitant.
Et ce n’est malheureusement pas fini. A la souffrance des patients en difficulté pour se faire soigner s’ajoutera, vous verrez, celle des « vieux » médecins traitants sommés (et maltraités) par leur bonne conscience et leur professionnalisme de poursuivre encore un peu plus leur activité de terrain. Et la question, morale et douloureuse, du refus du soin accélèrera probablement un peu plus la fuite de soignants épuisés et démotivera l’arrivée de nouveaux.
Faut-il revoir les lois de ce parcours coordonné pour obliger les médecins généralistes à recevoir tout le monde, comme le suggère à demi-mot l’objet des Communautés Professionnelles Territoriales de Santé (CPTS), cette nouvelle construction technocratique évoquée pendant ces Rencontres sans entrée dans d’inquiétants détails? Dit autrement, faut-il revoir ses lois pour imposer du coup à tous les médecins de terrain de ne plus décider des limites de leur activité ? Faut-il abolir ces lois pour permettre aux gens sans médecin généraliste coordonnateur de partir à fond dans une médecins spécialisée consumériste ? Faut-il en rester là et rappeler qu’un médecin traitant, au sens légal du terme, peut être aussi un médecin spécialiste et proposer aux patients, en particulier ceux souffrant de pathologies chroniques, de s’inscrire directement chez leur cardiologue, ou leur diabétologue, ou leur neurologue ?
Ce qui est sûr, à mon humble avis, c’est que la limitation progressive et inéluctable de l’accès aux soins de terrain résoudra en partie l’équation compliquée du nombre de patients par médecin, au prix d’une dégradation de l’état de santé des populations.

Voilà, vous avez compris, comme moi, que ce dossier est explosif et qu’il concerne tout le monde. Je vous invite à vous y intéresser et vous y impliquer davantage avec nous, au Pôle Santé des Bastides, dont l’objet associatif est justement d’apporter quelques réponses, mais aussi à vous y intéresser et vous y impliquer avec vos élus, vos administrations et de manière générale avec tous, usagers ET professionnels de soins.
Une bombe, c’est dangereux et çà fait peur, c’est sûr. Ce qui fait encore plus peur, c’est quand on ne sait pas quand elle va exploser. Une bombe à retardement, du coup, c’est tout aussi dangereux mais, quand on a sous les yeux le mécanisme de son compte à rebours, on peut être tout de même un petit moins tendu. Le simple fait de voir le temps qu’il reste avant l’explosion permet de prendre quelques dispositions : faire ses valises et s’éloigner, appeler un artificier, installer un périmètre de sécurité, éventuellement trouver la faille qui permet d’interrompre le mécanisme et l’empêcher d’exploser, prévenir les populations, etc…
Cela fait des années qu’on nous dit qu’il va se passer quelque chose. Persuadé que l’explosion n’aura pas lieu et que tout va s’arranger, on ne nous montre aucun compte à rebours.
Tout ce que je viens de vous montrer ici nous prouve qu’il est en train de se passer quelque chose. Pour ne pas paniquer moi-même et tenter avec vous de rester maître des événements à venir, je vous propose donc un compte à rebours spécial et vous en développerai la mécanique plus tard… dans une autre humeur.
Détendons-nous donc, ce n’est pas pour tout de suite mais il faut bien y aller, non ?
Attention, j’appuis sur le bouton : clic !
Thierry GOURGUES, le 18 décembre 2019